Selvitimme migreeniä sairastavien potilaiden ja migreenipotilaita hoitavien lääkäreiden näkemyksiä ja kokemuksia siitä, miksi oikea hoito ja potilaat eivät kohtaa toisiaan, miksi hoitoon pääsy kestää Suomessa pitkään, ja millaisia vaikutuksia tällä on.
Migreenin hoidon esteitä kartoittanut kyselytutkimus koostui migreeniä sairastaville henkilöille suunnatusta verkkokyselystä, migreeniä sairastavien henkilöiden etähaastatteluista sekä migreenipotilaita hoitavien neurologien ja työterveyslääkäreiden etähaastatteluista marras–joulukuussa 2024.
Potilaat vähättelevät sairauttaan ja viivyttelevät hoitoon hakeutumista
Verkkokysely oli avoimesti saatavilla neljän Helsingin Sanomien digilehdessä ilmestyneen migreeniartikkelin yhteydessä. Kyselyn teki loppuun saakka 2577 henkilöä.
- Lähes puolet vastaajista oli viivytellyt vuosia avun hakemista, ja 16 % sinnittelee edelleen (Kuva 1A).
- Reilu kolmannes oli käynyt edeltävän vuoden sisällä lääkärissä migreenin vuoksi, mutta toisaalta myös yhtä suuri osa oli käynyt viimeksi lääkärissä jopa yli 5 vuotta sitten tai ei koskaan (Kuva 1B).
- Hieman yli puolet koki saamiensa migreenihoitojen auttaneen todella hyvin tai melko hyvin (Kuva 1C).
- Yleisimmät migreenin hoitoon liittyvät esteet olivat hoitosuunnitelman puute tai se, ettei erikoislääkärin vastaanotolle pääse.
- Lähes joka viides oli kokenut terveydenhuollon ammattilaisten vähättelevän heidän oireitaan (Kuva 1D).
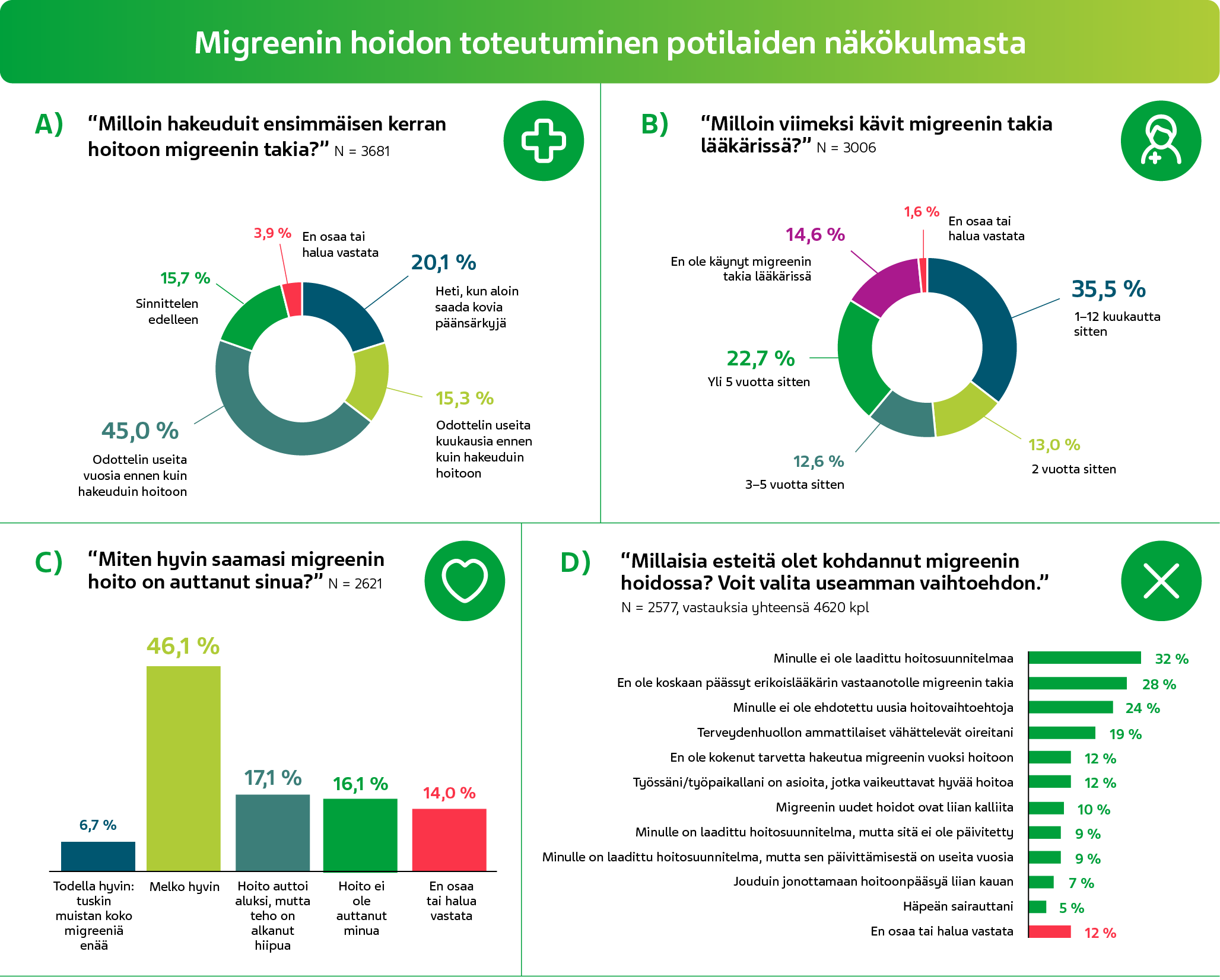
Kuva 1. Migreenin hoidon esteet -verkkokyselyn tulokset. Kysely oli saatavilla neljän Helsingin Sanomien digilehdessä ilmestyneen migreeniartikkelin yhteydessä marras–joulukuussa 2024. Kyselyn teki loppuun asti 2577 henkilöä.
Verkkokyselyllä tavoiteltiin migreeniä sairastavia potilaita myös Suomen Migreeniyhdistys ry:n uutiskirjeen kautta. Vastauksia saatiin 80, ja tulokset poikkesivat osittain Helsingin Sanomien kyselyn tuloksista: reilu kolmasosa (39 %) kertoi hakeutuneensa hoitoon heti migreenioireita saatuaan, ja enemmistö (74 %) oli käynyt migreenin vuoksi lääkärissä edeltävän vuoden aikana. Migreenin hoidon merkittävimmiksi esteiksi koettiin oireiden vähättely terveydenhuollon ammattilaisten taholta (58 %), hoitosuunnitelman puute (47 %) ja viivästynyt hoitoon pääsy (36 %).
Selvitystä varten haastateltiin lisäksi 10 Suomen Migreeniyhdistys ry:n kautta rekrytoitua migreenipotilasta. Vastaajat olivat 31–54-vuotiaita, ja kahdeksan heistä oli naisia. Potilailla esiintyi aurallista, auratonta ja hormonaalista migreeniä, ja neljällä oli migreenin perhetaustaa.
Haastatellut kokivat huonon hoitoon pääsemisen migreenin hoidon merkittäväksi esteeksi. Hoidon aloituksen esteenä oli toisaalta ollut myös hoitoon hakeutumisen viivyttely. Puolet haastatelluista oli joutunut käymään päivystyksessä migreenin takia, ja valtaosa kertoi käyvänsä yleislääkärin tai työterveyslääkärin lisäksi yksityisellä ”luottoneurologilla”.
Neurologin vastaanoton hintaa pidettiin kalliina mutta käyntejä välttämättöminä. Luotto julkiseen perusterveydenhuoltoon oli heikkoa, ja vastaajien keskuudessa esiintyi pelkoa julkisen terveydenhuollon varaan putoamisesta.
Valtaosa potilaista koki lääkärin ottaneen heidän oireensa vakavasti, joskin ärtymys ja tuskastuminen terveydenhuollon toimintaa ja tietämättömiä lääkäreitä kohtaan oli yleistä. Haastatellut toivoivat enemmän lääkäreiden tiimityötä ja tiedonkulkua etenkin neurologien ja gynekologien välillä.
Yhdelläkään haastatellulla ei ollut hoitosuunnitelmaa, vaan lääkäriin oli hakeuduttu oma-aloitteisesti reseptin uusinnan tai uuden lääkkeen hankinnan tiimoilta. Yli puolet oli saamaansa hoitoon kuitenkin tyytyväisiä tai kohtalaisen tyytyväisiä.
Tunnollisuus ja oireiden vähättely oli haastateltujen keskuudessa yleistä: töitä tehtiin sairaana ja sairauslomapäiviä välteltiin kaikin keinoin. Erään potilaan mukaan perusterveydenhuollossa on tärkeämpiäkin potilaita ja pitkät jonot. Toisaalta migreenin kanssa selviytymiseen toivottiin kokonaisvaltaisempaa otetta – henkistä tukea, kannustusta ja konkreettisia ohjeita.

Pullonkauloina esimerkiksi tunnistamisen haasteet ja puutteellinen seuranta
Selvitystä varten haastateltiin lisäksi 10 tutkimukseen sattumanvaraisesti valittua lääkäriä. Neurologit (N = 4) työskentelivät julkisessa erikoissairaanhoidossa, ja työterveyslääkärit (N = 6) Terveystalossa, Mehiläisessä tai teollisuusyrityksen omassa työterveyshuollossa.
Lääkäreiden yleinen kokemus oli, että monet potilaat vähättelevät merkittävästi sairauttaan eivätkä välttämättä ota migreeniä puheeksi vastaanotolla. Hoitoon hakeutumisen viivyttely on yleistä, mikä lykkää hoidon aloitusta ja voi kroonistuttaa migreenin. Lääkäreiden mukaan työterveyden piirissä olevat saavat hoitoa merkittävästi muita helpommin, sillä julkisessa perusterveydenhuollossa suurin haaste on vastaanottoajan saaminen lääkärille. Työterveyslääkäreiden mukaan potilaat ovat monesti hyvinkin peloissaan oireidensa vuoksi, minkä vuoksi kasvokkainen tapaaminen on ehdoton.
Lääkityksen hinta on lääkäreiden mukaan harvoin este hoidon aloitukselle, mutta viivästyttää sitä toisinaan. Osa potilaista valitsee käyttää rahan johonkin muuhun tai kieltäytyy sosiaalitoimiston avusta. Erityisesti neurologien kohtaamat potilaat hakevat migreeniin sinnikkäästi hoitoa ja sitoutuvat siihen hyvin. Merkittävän esteen pitkäjänteiselle hoidolle sen sijaan muodostaa hoidon heikko suunnitelmallisuus ja puutteellinen seuranta.
Lääkäreiden ymmärryksen ja osaamisen taso migreenin hoidossa vaihtelee: neurologian erikoisalalla migreenin tunnistaminen on hyvällä tasolla, kun taas perusterveyden- ja työterveyshuollossa etenkin auratonta migreeniä ei välttämättä osata erottaa esimerkiksi jännityspäänsärystä. Työterveydessä migreeni saattaa jäädä kokemattomalta lääkäriltä tunnistamatta, sillä oppikirjatapauksia tulee vastaan harvoin – haasteena ovat erityisesti migreenin monimuotoisuus sekä lukuisat liitännäissairaudet. Ammattitaitoinen haastatteleminen on diagnostiikan ydin.

Täsmäkoulutuksia, digipolkuja ja sujuvampaa tiedonkulkua
Lääke-esittelijät koettiin etenkin työterveyshuollossa keskeisiksi tiedonvälittäjiksi. Myös alan ammattilehdet ja verkkokoulutukset saivat mainintoja neurologeilta ja työterveyslääkäreiltä. Ajanpuutteen vuoksi koulutusten tulisi tapahtua työn lomassa, ja tiedon olla nopeasti omaksuttavaa. Neurologien mukaan migreenin hoitoa voitaisiin parantaa edistämällä ymmärrystä ja tietoisuutta migreenin luonteesta perusterveydenhuollossa, päivystyspoliklinikoilla ja työterveyshuollossa. Minimivaatimuksena tulisi esimerkiksi olla migreenin hoidon Käypä hoito -suosituksen lukeminen.
Yhteistyötä ja tiedonkulkua esimerkiksi gynekologien ja neurologien välillä tulisi lisätä, ja omalääkärijärjestelmä hyödyttäisi etenkin monisairaita potilaita, joita on migreeniä sairastavien keskuudessa runsaasti. Digitaalisia hoitopolkuja ja välineitä, kuten päänsärkypäiväkirjaa, voitaisiin hyödyntää paremmin hoidon seurannassa. Työterveyslääkäreiden mukaan migreenin kroonistumista tulisi ehkäistä esimerkiksi jakamalla mahdollisimman paljon tietoa sairaudesta sekä huolehtimalla migreeniä sairastavan henkilön työolosuhteista ja -hyvinvoinnista.
Lääkäreiden mukaan migreenin lamaannuttavasta luonteesta tulisi lisätä ymmärrystä suuren yleisön ja työnantajien keskuudessa, jotta migreeniä sairastavat potilaat eivät joutuisi kokemaan vähättelyä tai väärinymmärryksiä esimerkiksi sairauspoissaolojensa vuoksi. Osa lääkäreistä toisaalta katsoi, että migreeni on neutraali sairaus, johon etenkin nuoret hakevat nykyään jo rohkeasti apua.

Teesit parempaan migreenin hoitoon
- Tieto | Migreenipotilaita hoitavien asiantuntijoiden migreenitietoisuus, täsmäkouluttautuminen sekä sujuva tiedonkulku ja tiimityöskentely
- Tunnistaminen | Haastattelurunko perusterveyden- ja työterveyshuoltoon, aurattoman migreenin diagnostiikan tehostaminen
- Hoitopolut | Hoitosuunnitelmien käyttöönotto, systemaattinen pitkäaikaisseuranta ja digitaalisten sovellusten monipuolinen hyödyntäminen
- Kokonaisvaltaisuus | Potilaan ohjaus ja tuki, omalääkärimalli, työhyvinvointiin panostaminen ja liitännäissairauksien huomioiminen



